HISAKOの美容通信2021年3月号
サプリメント外来|たんぱく質/糖質/脂質代謝
 HISAKOのクリニックの外来では、先ず、採血をして血液データを取るのがお約束。外からだけのアプローチだけじゃ、アトピー性皮膚炎でも脂漏性皮膚炎でも、怪我や手術の後の傷跡、肝斑の様な色素沈着、薄毛、シワたるみ等々と、何を治療するにも中々結果が伴わない。28日のターンオーバーで生まれ変わっている皮膚が、28日以上経ってもトラブルが改善されないとしたら…、やっぱり体の中にも何らかの問題があるんじゃないの?って、言葉は悪いですが、疑ってアプローチしないといけません。患者さんも、採血を回を重ねるごとに、自分の血液データを解析出来るようになってる!ので、診察までの待ち時間に自分の改善(問題)点を理解している方が殆ど(笑)。オーソモレキュラー療法の観点から、より詳しい血液データの読み方を指南しちゃいます。これで、待合室での待ち時間は勿論、お家での復習もばっちり!?
HISAKOのクリニックの外来では、先ず、採血をして血液データを取るのがお約束。外からだけのアプローチだけじゃ、アトピー性皮膚炎でも脂漏性皮膚炎でも、怪我や手術の後の傷跡、肝斑の様な色素沈着、薄毛、シワたるみ等々と、何を治療するにも中々結果が伴わない。28日のターンオーバーで生まれ変わっている皮膚が、28日以上経ってもトラブルが改善されないとしたら…、やっぱり体の中にも何らかの問題があるんじゃないの?って、言葉は悪いですが、疑ってアプローチしないといけません。患者さんも、採血を回を重ねるごとに、自分の血液データを解析出来るようになってる!ので、診察までの待ち時間に自分の改善(問題)点を理解している方が殆ど(笑)。オーソモレキュラー療法の観点から、より詳しい血液データの読み方を指南しちゃいます。これで、待合室での待ち時間は勿論、お家での復習もばっちり!?
血液データから読み解く、三大栄養素である蛋白質、糖質、脂質の代謝の評価のポイントを解説します。美容通信2007年3月号の「検査の裏読み」を既に読み終えた方への応用版[前編]です。来月号は、[後編]。エネルギー代謝と鉄の評価、そして血液データに紗をかけて惑わすお邪魔虫達について解説します。
蛋白質代謝の評価

蛋白質代謝の評価で一番大事なポイントは、蛋白質がちゃんと消化吸収がなされているか?なんですね。特に蛋白質の初期消化に於いては、蛋白質分解酵素のペプシンが中心的な役割を果たしていますが、胃酸分泌が滞ると作用が十分に発揮出来ません。蛋白質を食べて、その直後からず~っとお腹が張りっ放しなんて人では、胃に於ける初期消化だけでなく、小腸での分解にも問題がある可能性があります。こんな時は、消化酵素だけでなく、胃酸の成分の様な物をプラスしたり、檸檬水を一緒に飲んだりするだけでも、結構症状が改善するものです。因みに、お肉を食べて、その数時間後から翌日にかけて、お腹が張ったままで、うんこの調子も悪く、おならが増えるなんて症状を訴える場合は、未消化の蛋白質がその下の大腸にまで運ばれ、そこで異常発酵が起こり、こんな惨事が引き起こされたと考えるべきでしょう。
蛋白質の吸収
■半減期
蛋白質には、須らく半減期があります。特にアルブミンは半減期が21日と長く、蛋白質代謝が低下しても、それが検査データに反映されるのには時間が掛かります。また、逆も真なりで、蛋白質代謝が改善されても、、アルブミンの値は直ぐには改善しません。アルブミンの値が下がっている時は、かなり長い間に亘って、蛋白質の合成が低下していた事を意味し、積極的な蛋白質の代謝改善が優先されます。
コリンエステラーゼは、アルブミン等と比して11日と短く、肝臓に於けるアルブミンの合成をより敏感に反映します。
■蛋白質の吸収
私達が食べ物から吸収する蛋白質は160gくらいと言われていますが、実際食材に入っているのは…まあ、60から70g、人にもよりますが精々80、90gなんですね。私達は、実はそれよりも多くの蛋白質を消化吸収していて、これは腸管内に分泌されている蛋白質、その大部分が消化酵素なのですが、その分が食材にプラスされて160gって計算になります。
蛋白質は、食べれば、それがそれだけ勝手に身になるって代物ではありません。体蛋白質の合成が円滑に行われ、消化酵素が十分に作れるくらいの余裕がないと、吸収にまで至れないんです。つまり、本当に蛋白質が必要であればある人ほど、食べても身にならないんです。アミノ酸の様に、既に消化の手間を省いたもので補充する方が負、担が少なくて済む。発想の転換?手抜き発想の邁進?ですね。
炎症が存在する時は、実は色々な蛋白質のマーカーも影響を受けます。その場合は、抗炎症のアプローチを最優先して考える必要があります。
血中のコレステロールは、コレステロールエステルを多く含んでいるリポ蛋白を測定しています。血中のコレステロールの約8割は内因性のコレステロールで、その材料がアセチルCoAです。しかしながら、アセチルCoAの第一の使命はATP供給の基質です。物事には優先順位がありますから、エネルギー供給が十分賄われ上での二の次とでも言いますか(笑)…所謂、余力がコレステロールの合成に当てられます。つまり、栄養療法に伴いコレステロール値が上昇するのは、漸くエネルギーを十分に供給出来るようになったよ~んって証でもあるんですね。
蛋白質の評価(検査項目)
■総蛋白
参考目標値は7.5です。唯、炎症性のγグロブリンが高い状態で7.5を維持で来ていても、それは決して褒められる値ではないんですよね。
■アルブミン

アルブミンの役割の中で一番大切なものは、血漿浸透圧の維持=血管内ボリュームを保つ事です。他にも、蛋白源としての貯蔵の役割があります。炎症下に於いてグロブリンの増産を余儀なくされる状況では、アルブミンがグロブリンの材料となります。例えば、癌の患者さんが、これから手術や化学療法等の侵襲性の極めて高い治療を受けるような場合、アルブミンの値がしっかりあれば、治療効果もきちんと出ますし、且つ副作用も軽減され、予後も良好です。
栄養的予後指標PNI(Prognostic Nutritional Index)=10×Alb+0.005×TLC(末梢血総リンパ球数)と言うものがあります。アルブミンと末梢血のリンパ球数が変数となっており、つまり免疫の予備力と蛋白質の代謝が予後を規定するって事なんです。リンパ球は免疫の主役を果たしている細胞達ですが、その合成を促進したり、活性を上げる際に重要なのがグルタミンです。そして造血をして、大勢の仲間を増やす為には、亜鉛やビタミンA等の栄養素も必要です。
■蛋白分画
グロブリン分画のα1、α2分画には、セルロプラスミン、ビタミンD結合蛋白、ミネラル等と結合する蛋白が含まれており、これ等は急性期反応の蛋白質です。つまり、蛋白分画を細かくチェックするだけで、急性になのか、もう慢性期に移行しつつある炎症なのかが分かります。同じCRPの値でも、α1、α2分画が高値であれば、今後更に炎症が増悪継続するであろう事は予測可能ですし、γグロブリンが高値を示しながらも、α1、α2分画がそこまでの高い値を示していなければ、慢性期への移行が既になされつつあることが理解出来ます。それにより、栄養アプローチの方向性、つまり抗炎症を最優先にするのか否かが決まります。
含窒素化合物
蛋白質には、その構造式からも明らかな様に、炭素、酸素、水素、そして窒素分子が含まれています。蛋白質以外で窒素を含む化合物=含窒素化合物は、蛋白質代謝を非常に良く反映する検査項目です。
生体内に存在する含窒素化合物は、主に、①食材から供給される蛋白質由来のもの、②体内で合成されたもの、③体蛋白の異化によるものの3種類に分けられます。これ等を反映する検査項目は、尿素窒素、クレアチニン、尿酸です。これらは腎臓から排泄されるので、腎機能が低下すると値が上昇します。しかしながら、腎臓の機能に問題がない普通の一般人!に於いては…、尿素窒素は私達の体蛋白の代謝産物であり、クレアチニンは筋肉中のクレアチニンの代謝産物であり、尿酸は核酸由来の代謝産物ですから、夫々の出所の評価に使えるんですね。
■尿素窒素
尿素は細胞膜を自由に通過するので、採血時の細胞内窒素代謝をリアルタイムに反映してくれる、と~っても有用な検査項目です。赤血球の膜の中外でも尿素は自由に出入りが出来るので、溶血なんぞの影響を受けません。尿素窒素に影響を及ぼすのは、極く少数派しかいないんです。
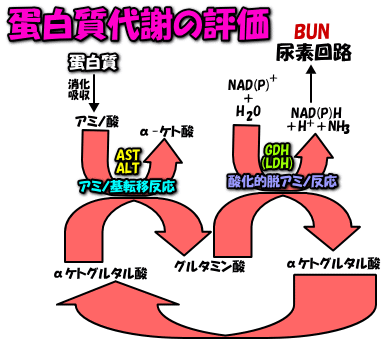 尿素窒素の値が適正であるという事は、その前段階の反応が恙なく行われた事を意味します。ですから、値が低下していれば、その前段階の何処かで問題が発生していると考えなければなりません。蛋白質を食べている量がそもそも少ないのか? はたまた、アミノ基転移反応がきちんと行われていないのか? GDH(LDH)等の活性が低くてアンモニアの合成が進まず、尿素回路が回っていないのか? そもそも肝臓自体が不良なのか?等々です。
尿素窒素の値が適正であるという事は、その前段階の反応が恙なく行われた事を意味します。ですから、値が低下していれば、その前段階の何処かで問題が発生していると考えなければなりません。蛋白質を食べている量がそもそも少ないのか? はたまた、アミノ基転移反応がきちんと行われていないのか? GDH(LDH)等の活性が低くてアンモニアの合成が進まず、尿素回路が回っていないのか? そもそも肝臓自体が不良なのか?等々です。
- 上昇因子
値を上昇させる病態としては、上部消化管出血があります。上部消化管出血が起こると、赤血球血漿タンパク質が腸管内で多量に分解され、アンモニアが吸収されるので、窒素合成が進みます。1日80mlの出血によって、尿素窒素値が上がります。他にも、血流の低下や腎の排泄障害、腸管内のアンモニア合成の亢進でも上がります。
- 低下因子
尿素窒素が低い=尿素窒素の原材料となる窒素分子の代謝が抑制されている、つまり、蛋白質の全体的な代謝が低下してるって意味なんですね。この理由としては、蛋白質の異化の減少が考えられ、同化ホルモンを使用していたり、成長ホルモン等の分泌がある時は、低めになってきます。他にも蛋白質をそもそもあまり食べていないと、当たり前に下がります(笑)。他には、ビタミンB6やナイアシンの欠乏の他、肝障害…と言ってもかなり肝臓が悪くないとダメで、肝臓に於ける尿素サイクルが抑制された時に起こります。この様な著しい肝障害の場合、アルコール依存症で慢性肝炎と肝硬変の境界をふらふら行き来している様な場合がそれに相当するんですが、尿素の補充を安易に行うと、急激な高アンモニア血症によって意識障害を来たす事もあるので要注意! こんな時には、BACCが心強い味方になってくれます。グルタミンの補充は、1分子アミノ酸につき2分子と言う、倍量の窒素負荷になるので、注意が必要です。
BUNから推測する蛋白質の代謝状態の目安は、<10の1桁とは、蛋白質の食べる量が、そもそも、絶対的に少ない(笑)。BUNが9とは、蛋白質の摂取量が0.5g/Kg/dayです。通常なら1~1.5g/Kg/dayですから、1日の最低限必要なものの半分しか摂れていないって事なんですね。HISAKOのクリニックでも、時々そんな悲惨な値の患者さんが来院しますが、そりゃあ、ステロイドを幾ら塗ったって治んないだろう! 因みに、BUN21とは、額面通り取ると蛋白質摂取量が2.5g/Kg/dayとなりますが、中々そんな優等生が世間に存在する事すら殆ど奇跡に近く、それよりは何かあるんじゃないかって疑った方が順当です。
■クレアチニン
低値が、栄養的に問題となります。メチオニンやビタミンB6の不足の他、筋量が少ない事を意味します。
■尿酸
遠位尿細管に於ける尿酸と乳酸の排泄は、同経路であり、お互いに競合阻害の関係にあるので、PDHの処理能力を超える糖質の供給により乳酸値が上昇すると、必然的に尿酸値も上昇します。体内での乳酸の生成に対し、私達は、腎からの排泄を促進するか、体内での乳酸の処理を加速させて対応をします。後者の経路には2つあり、乳酸をピルビン酸に戻し、これをピルビン酸脱水素酵素で処理をしてしまう経路。もう一つが、ナイアシン等による乳酸の処理経路です。ですから、高尿酸時に際しては、糖質を制限し、乳酸を増大させる無酸素運動を控え、ビタミンB群を十分に補充して、PDH以外の経路で乳酸の処理を進める様なアプローチを行う事が非常に重要になります。更に、ビタミンCやE、A等の抗酸化ビタミンの補充による抗酸化アプローチの併用により、乳酸及び尿酸の生成を抑制+乳酸の代謝促進を図るのもありです。
一般的に高尿酸の患者さんにビールを制限しても、尿酸値が下がる事は殆どありません。大概は他のお酒を飲んでいるから、乳酸が出来てるんですね(←頭隠して、尻隠さず)。本来行うべき事は、先ず、尿酸の排泄を阻害する要因を排除する≒乳酸が上昇する病態の改善って事になります。アルコールや果糖の過剰摂取、過度な運動、組織のハイポキシア(低酸素)、肥満や脂肪肝です。
そしてもう一つ大事なポイントは、尿酸の基質は核酸です。フルクトースや果糖は、この核酸の代謝を促進させますから、一般的に言われているプリン体の過剰摂取を改めるのと同様に、果物の摂取の制限も必要です。
因みに、ビタミンB群は、尿酸値が高くても低くても、代謝を円滑に進めるにあたって必須の栄養素です。
- 尿酸低値
尿酸が低い家系では、論文上、心筋梗塞を起こしやすい事が知られており、酸化ストレスが亢進し易い状態は、低尿酸血症を招くと考えられています。高尿酸でも低尿酸でも抗酸化アプローチは重要です。
その他
■AST(GOT)/ALT(GPT)
蛋白質代謝として最初に行われるアミノ基転移反応を評価する検査項目が、AST(GOT)とALT(GPT)です。
ALT(GPT)の本来のお仕事は、アラニンからピルビン酸を作る事なので、非常に糖新生に深く関与しています。つまり、ALT(GPT)が低いと糖新生が上手く捗らないので、低血糖時や血糖の急落時には、交感神経の関与度が強くなります。交感神経の強い後押しがないと、他の抗インスリンホルモンの分泌が捗らず、低血糖による症状がより交感神経の関与症状が強くなります。つまり、動悸がしたり、筋肉が強張ったり、頭痛、イライラ、ソワソワ落ち着かない等々の嬉しくない症状が、ALT(GPT)が低いとより起こりやすいって事なんですね。この様な場合は、補食が非常に重要で、場合によっては、少量の糖質を含んだものを必要悪として食べてもらわないと、低血糖に付随する症状が改善しない場合があります。正に、急がば回れの対応を要求されるんですね。
■ビタミンB6
全てのトランスアミナーゼの補酵素はビタミンB6で、それ故、AST(GOT)、ALT(GPT)の理想値からの低下をもって、ビタミンB6の不足を類推しています。末梢の組織にビタミンB6を取り入れる為には、ALT(GPT)の存在が必須になるので、低値だとビタミンB6の作用も低下せざる得ません。補足になりますが、B6が低下していると、悪夢を見たり、子供の場合は夜鳴きをすると言われています。ビタミンB6は様々な酵素の補酵素として働いており、特に臨床上重要視されるのが、セロトニン、ヒスタミン、ドーパミン、ギャバと言った神経伝達物質の生合成に必要な補酵素としての働きです。
ホモシステイン代謝は、ポルフィリン代謝によってヘムを合成します。
最近は、ビタミンB6がステロイド様作用を有している事が分かって来ました。ステロイドホルモン受容体と複合体を形成し、ステロイドホルモン作用の調節を行っています。B6の細胞内濃度は、遺伝子の発現を調整しているとも言えます。
- LDH乳酸脱水素酵素
成長期の子供の他、アトピー性皮膚炎の様な皮膚の炎症が酷い時、骨格筋や赤血球が壊れている時も高値を示します。
基礎代謝が非常に下がっていたり、ナイアシンが不足、蛋白質をあまり食べていないと、LDHの値は下がりますが、同時に乳酸の代謝も低下するので、疲れがなかなか取れない、筋肉が強張るなんて症状も伴うようになります。
■ナイアシン(ニコチン酸、ニコチンアミド、ビタミンB3)
前述のLDLに関与するビタミンB群としては、B6の他、ナイアシンが重要です。
ナイアシンは、非常に多くの酵素反応に関与するビタミンB群の一員であるだけでなく、コレステロールを下げると言う特徴的な作用を有しています。しかしこれは、悪までもナイアシン特有の作用で、ナイアシンアミドにはこの作用はありません。高脂血症、高コレステロール血症の際に、このコレステロール低下作用を期待してナイクリーン等を処方される患者さんがいますが、時に、激しいホットフラッシュ等の症状を訴える事があるので要注意とされています。

アルコール依存症の治療の際にも用いられたりしますが、アルコール脱水素酵素、アルデヒド脱水酵素の補酵素として、ナイアシンは有効です。この場合は、ナイアシンアミドでも十分効果が期待出来ます。
統合失調症に対するナイアシンの補充は、オーソモレキュラー療法の古典的な治療方法としても有名です。ナイアシンには神経伝達物質のバランスをとる効果もあり、この面でも治療の一助となります。抑鬱状態の改善の機序としては、長鎖脂肪酸合成低下による脳ミエリン含有量の低下が、抑鬱を来たしているのではないかと推測されています。最近では、このミエリン含有量の低下は、抑鬱以外にも、認知症に関与しているのではないかとの指摘が多くなされるようになって来ており、様々な脳のトラブルにナイアシンの補充は重要と考えられています。併せて、ミエリンの合成には、脂肪酸の代謝が恙なく行われている事が必須です。十分なカロリーや脂肪酸の摂取の他、脳内に於けるコレステロールの合成が十分に為されるように、栄養学的なアプローチを行う事も大切です。
糖質代謝の評価
血糖値の変動と糖質を材料にした脂質の合成の2つについて考えます。前者の血糖値の変動については、自律神経が非常に関与します。
血糖値の調節~血糖曲線の評価
■血糖値について
食事による影響がない血糖値(基礎値/空腹時血糖)にも、日内変動(美容通信2019年10月号)があります。午前4時が最も高く、午後4時が最も低い値となります。これは副腎の日内変動(美容通信2015年4月号)と一致します。ですからベースに副腎疲労(美容通信2017年5月号)があると、変動が大きく出ます。副腎疲労が増悪すると、午前4時の副腎のサージが得られなくなるので、血糖値も上がらない。その為、夜間や早朝の低血糖が起こり、朝なのに起きれない≒会社や学校に遅刻する! 副腎疲労の極く初期の段階では、午後の血糖値が低飛行に落ち込み、それに伴い午後のパフォーマンスが落ちて抜け殻状態になってしまいます。
いかなる食材、つまりお握りだけとか菓子パンだけみたいな貧しいお食事しか摂ってなくても、本来血糖値の上昇は50~60mg/dlに留まり、140mg/dlを超える事はありません。そして、食後2~3時間で血糖値、インスリン共に基礎値に戻るものです。
空腹時血糖やHbA1cだけでは、糖尿病による合併症を防げない。寧ろ、食後血糖のコントロールが大切だ!と言うのが、近頃の世界的な潮流で、海外では2007年ころから食後血糖ガイドラインってもんがエビデンスベースで作られようになりました。それによれば、「合併症を予防すると言う糖尿病本来の目的の為には、食後血糖の基準値(閾値)は定められておらず、上記の条件に近ければ近い程良しと考えるべき」なんだそうです。唯、インスリン抵抗性があると、糖質1gあたり、3mg/dlくらいの血糖の上昇が認められるそうで、とてもとても血糖値の上昇が50~60mg/dlに留まる訳がありません。
■体温
上図は、5時間の糖負荷検査を行った時の、正常な血糖曲線です。と言っても、血糖調整津に関する様々な資料から総合的に作成されたもので、実際のものではありません。あくまでも理論的なものです。空腹時90mg/dl前後。75gのブドウ糖負荷を行って140mg/dl位に血糖値が上昇します。2~3時間後に、血糖値もインスリン値も基礎値に戻ります。体温は交感神経の働きを良く反映します。血糖が下がり始めている時は体温がやや上昇し、後に空腹時の体温に戻ります。
■インスリンの分泌
第一相は、膵臓のβ細胞に貯蔵されていたインスリンが、糖質の摂取して10分以内に出て来ます。Ⅱ型糖尿病ではこの分泌が低下している為に、に、食後高血糖になり易いと言われています。但し、糖負荷検査を行ってみると、インスリンの15分値が非常に高値を示す患者さんが少なからずおり、この様な症例では血糖の変動が大きくなり、自律神経の多彩な症状を呈します。第一相は、インクレチンへの依存が大きいとされています。つまり、腸の機能に問題があると、即、それが第一相の分泌に問題を起こします。例えば、リーキーガット症候群(美容通信2016年9月号)では、この第一相が出なかったり、はたまた出過ぎたりします。
第二相は、糖質摂取後60~120分の分泌で、SU剤によって増強される相です。つまり、SU剤は、食後高血糖の抑制の足しにはならないんです。却って、食後3~4時間後の低血糖を招きかねません。因みに低血糖の定義ですが、教科書的には70mg/dlを切ると低血糖と記載があるようですが、実際的には50mg/dlを下回ると、非常に強い交感神経の関与が起こって来ます。正確に言うと、交感神経の緊張は血糖値の絶対値で規定されるものではなく、血糖値が急激に下がると言う、その落差により誘発されます。唯、どれくらいのスピードで低下すると出現するのかって明確な指標はありませんが、1時間当たり50mg/dl以上の低下があると、交感神経の関与が起こりやすいと言われています。ですから、食後30分過ぎたくらいから起こる異常発汗や動悸には、低血糖だけでなく、プラス交感神経が関与している可能性もあります。更には、SU剤の使用は、インスリンの第二相を可成り分泌させるので、非常に太り易くなったりします。A1cの値は確かに改善はされるんですが、決して合併症の予防には繋がらないのが、悲しいところなんですね。
糖質の貯蔵
糖質は、肝臓と骨格筋でグリコーゲンとして貯蔵されます。
■骨格筋
骨格筋の貯蔵されたグリコーゲンは、骨格筋で消費される為の糖質の貯蔵なので、血糖の変動には関与しません。これが建前です。ところが骨格筋の量が少ないと、筋肉に必要な糖質を賄う事が出来ないので、血糖から供給してもらうしかないんです。つまり、ムキムキマンと比して、血糖の変動が起こりやすいって事なんです。
■肝臓
脂肪肝等のびまん性な肝障害があると、肝グリコーゲンの貯蔵量が著しく低下するので、食事数時間後に低血糖を起こしやすいんですね。
肝臓のグリコーゲンの貯蔵についても、かなり大きな日内変動があるのが知られています。夕方の4時頃、底値的に貯蔵が激減し、低血糖が起こりやすい時間帯となります。
糖新生
食事からは大前提です(笑)が、血糖の維持に大切な臓器は肝臓と骨格筋(体蛋白)です。肝機能に問題がない事、骨格筋に十分なボリュームがある事、この2点が大切なポイントになります。血糖が下がると、コルチゾールや成長ホルモン、その他の交感神経の働き等によって、糖新生がスタートします。十分な骨格筋量があり、且つそこに十分なアミノ酸が貯蔵されていると、糖原性のアミノ酸、主にアラニンになりますが、これが骨格筋から供給され、肝臓に運ばれると、糖新生がスタートします。初期数時間はグリコーゲンで血糖値の維持は出来ても、実際は食後2時間も経つと、アラニン等の骨格筋に貯蔵されている糖原性のアミノ酸と言う、謂わば、貯金を取り崩していかないと回らない自転車操業に陥ります。ですから、痩せ型の女性で、中々血糖の変動をコントロール出来ない場合には、2時間毎に適度な補食(間食)をして血糖の維持をするのが望ましい対応になります。
■糖新生の回路
①Glucose-Alanine cycleと、②Cori cycleの2つがあります。ビタミンB6やナイアシンの存在は必須で、その欠乏は糖新生を妨げます。
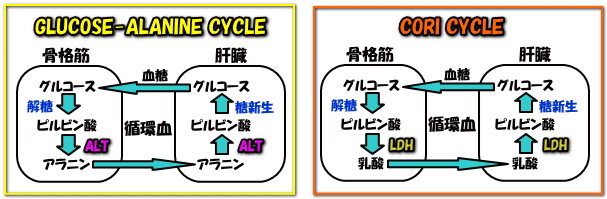
- Glucose-Alanine cycle
ALTは、骨格筋内でピルビン酸からアラニンを作る経路で必要なだけでなく、骨格筋からアラニンが肝臓に供給され、これがグルコースに合成される時にも必要です。つまり、ALTの値が低い患者さんは、糖新生が進まないんです。その為、ALTが一桁の女性は、夕方に低血糖症状を強く訴える事が多いようです。
- Cori cycle
嫌気性代謝の際に等に活躍する回路。乳酸を材料にして、グルコースを合成します。この回路がきちんと回っていないと、骨格筋に蓄積した乳酸を処理しきれず、その結果、高尿酸血症になったり、血中も酸性に傾き易くなったりと、様々なホメオスタシスの破綻が生じます。この回路でカギを握るのがLDHです。
ASTは、オキサロ酢酸合成に必須な酵素です。オキサロ酢酸が欠乏すると、TCA回路の初期段階が抑制されてしまい、結果、ATP産生が損なわれ、不定愁訴へと繋がります。ASTとALTの値を適切に保つ事は、と~っても大切なんですね。
インスリンとインスリン拮抗ホルモン
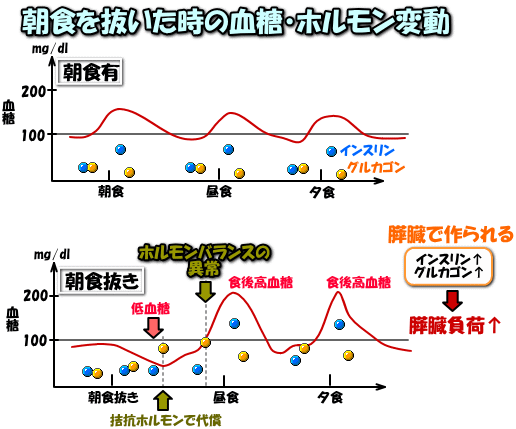
75gのブドウ糖による糖負荷検査を行ったところ、3時間後位から急激な血糖値の低下を認めます。それに反応して、一斉に抗インスリンホルモン(血糖を上昇させるホルモン)が分泌され、低血糖を防いでくれます。この血糖値を維持するホルモンの代表格が、アドレナリンとコルチゾルです。唯、日に何度もこの血糖値の乱高下に翻弄されと、本来ならストレス下で働かなければならない副腎が、ヘロヘロに疲れ果ててしまいます。副腎疲労(美容通信2015年4月号)って奴ですね。
では、副腎を不当に行使し、疲労させない為には、1日に何回食事を摂るのが望ましいのでしょうか? 適度な糖質を取りながら、血糖を穏やかに保てるように三食食べるのが望ましいとされています。朝食を抜いてしまうと、血糖値が午前中にダダ下がりするので、グルカゴン等の抗インスリンホルモンの命令で、血糖値の上げ上げモードに突入します。所謂スイッチが入っちゃってる状態ですから、同じ糖質量を摂取しても、朝ご飯を食べた時に比べて、血糖値の上昇が半端なく大きくなります。そうなるとインスリンが大量に分泌し、血糖は急激に下落します。つまり血糖調節に問題を抱えている人がご飯を抜くと、血糖のコントロールがいよいよ付かなくなっちゃうんですね。三食ではなく二食に減らすと、インスリンがぎょうさん分泌されてしまうので、脂肪が合成されやすくなり、デブを邁進する事になります。と言っても、これは悪までも、お食事にある一定量の糖質が含まれる事が前提のお話。上手に糖質制限が出来てさえいれば、二食でも一食でも本当は十分なんですけどね。更には、インスリンもグルカゴンも膵臓から分泌されるホルモンなので、過重労働を強いると膵臓も疲弊してしまうので、ご注意下さいませ。
糖質代謝に関係する検査について
一般的に利用される検査項目は、空腹時のグルコース、1,5-AG、HbA1c、GA、FFA、インスリンですが、食後血糖も参考になる場合があります。
■HbA1cと空腹時血糖では、糖化を予想することは困難!
HbA1cは、端的に言うと血糖の平均値ですが、この値が高くなればなるほど、血管障害の値(頸動脈内膜中膜複合体CIMT)が高くなります。同じレベルのHbA1cのグループの患者さんで、食後血糖の上昇の程度でグループ分けをしてみると、食後高血糖を呈する程、血管障害の値が高くなります。HbA1cが7未満のコントロール良好と考えられるグループでも、同傾向が認められます。つまり、血管病変の合併症を予防する為には、HbA1cを下げるのと併せて、食後高血糖の是正が必要になります。
下図を見て下さい。
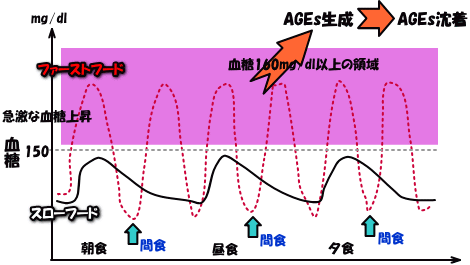
HbA1cや空腹時血糖FBSは平均値ですから、血糖値が安定している実線の症例でも、血糖値の乱高下を示す点線の症例でも、殆ど同じ値を示します。体の中で糖質があると、蛋白質と非酵素的に結合し、糖化(美容通信2011年4月号)(美容通信2015年10月号)が進行し、最終糖化産物advanced glycation end products:AGEs(美容通信2019年11月号)の生成→沈着します。AGEsは、それ自体が活性酸素を放出するだけでなく、糖化した蛋白質は本来の機能を失ったフェイク野郎ですから、役立たず以下の害虫みたいなもんですね。HbA1c7%の患者さんでは、7%のヘモグロビンは酸素が運べないって事なんです。アルブミンも糖化するので、例えば、グリコアルブミンが15%の患者さんは正常値の範囲内ではありますが、15%のグリコアルブミンは役立たずって意味です。アルブミンには、本来、様々な物質と結合してそれを運搬すると言う運び屋としての働きがあるのですが、それが出来ない。つまり、糖化は即ち機能低下を意味します。血糖160mg/dl以上で糖化が促進される事は既に知られていますから、如何に血糖のスパイクを作らないか(=糖質制限!)が非常に重要です。
Barry E, Roberts S.(BMJ.02017 Jan 04; 356: i6538.)の論文です。”Efficacy and effectiveness of screen and treat policies in prevention of type 2 diabetes : systematic review and meta-analysis of screening tests and interventions.” HbA1cとFBSを基準にしたスクリーニングでは不確定で、糖尿病患者の減少には繋がらない!
- 動脈硬化
アテローム形成にも、酸化・糖化は関与します。糖化したLDLは、マクロファージに貪食されて泡沫細胞となり、動脈硬化の原因となります。
- 糖化と血管障害
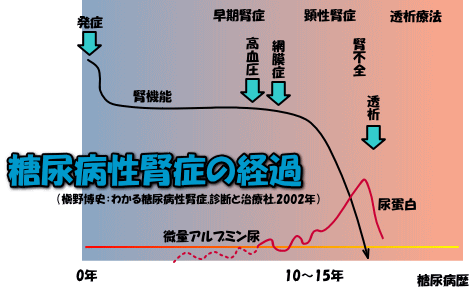 糖化が進行すると微小な血管の障害が生じますが、この評価には尿中アルブミン値が有用です。尿蛋白が定性で検出されるよりもずっと早期に、尿中に微量のアルブミンが出て来ます。
糖化が進行すると微小な血管の障害が生じますが、この評価には尿中アルブミン値が有用です。尿蛋白が定性で検出されるよりもずっと早期に、尿中に微量のアルブミンが出て来ます。
- 腸管アプローチの重用性
腸内環境及び腸の粘膜を正常化させる事の意義は、腸の粘膜が破綻して、リーキーガット症候群の様なダダ漏れ状態が起こっていると、血糖を上昇させるサイトカインが分泌され、血糖が上昇します。腸の粘膜のタイトジャンクションが破綻すると、PYY(食欲抑制ペプチド)やGLP-1(インクレチンの一種で、インスリンの初期分泌を促す作用がある)の分泌が低下します。ですから、確かに糖質制限は大事なんですが、グルテンやカゼイン(美容通信2016年9月号)の制限をお座なりにしていると、激しいしっぺ返しを喰う事になります。
- 夜間低血糖と精神症状
血糖が乱高下している状態で入眠すると、寝ている間に急激血糖値は低下(夜間低血糖)し、交感神経優位となる為に睡眠の質が悪化します。悪夢を見たり、翌朝になっても目覚めが悪く、疲労感も抜けていません。反対に、良好な血糖コントロールのまま入眠すると、夜間の睡眠中に緩やかに血糖値が下がりますから、変な交感神経のスイッチが入る事もありません。換言すれば、血糖値スパイクを作らなければ、低血糖にもなれないって事なんです…。因みに、精製したパンやバナナ等の果物でも結構しっかりとした血糖スパイクが起きるので、ご注意下さいませ。勿論、食べる順番も大切です。
2011年9月の第47回欧州糖尿病学会によれば、重篤でない夜間の低血糖発作、つまり救急車で運ばれたり、グルコースの点滴等をする必要がない程度のって意味ですが、その様な発作が起こった場合、殆どの患者さんが眠りの質の劣化を訴えるそうです。また、発作の翌日、22.7%の人が遅刻や終日勤務が難しく、31.8%の人が会議や作業を休んでしまったんだそうです。頭痛や遅延感覚、疲労・倦怠感、仕事への悪影響等の訴えの他、低血糖自体への恐怖や、二度と目が覚めないのではないか?と言った怖れ、罪悪感、不安等を覚えたそうです。つまり、糖質の摂取による悪影響は、翌日まで残る!んです。
■血糖値の変動を推し量る為の1.5-AG
 HbA1cやGAが血糖の変動を推し測る指標として一般的ですが、糖化の評価には、HbA1cとGAのどちらがより適しているのでしょうか? 血糖が安定した状態なら、GAはHbA1cの約3倍。GAとHbA1cの換算式:HbA1c=GA×0.245+1.73ですが、実際に採血したデータでは、左図の様に、貧血や低蛋白や肝障害、腎障害等があると、換算式の結果と大きく乖離が生じます。つまり、HbA1cの血糖の変動の信頼度が低下します。栄養状態に問題がある場合には、血糖の変動を推し測る指標としては、HbA1cよりもGAの方が適した指標とも言えます。
HbA1cやGAが血糖の変動を推し測る指標として一般的ですが、糖化の評価には、HbA1cとGAのどちらがより適しているのでしょうか? 血糖が安定した状態なら、GAはHbA1cの約3倍。GAとHbA1cの換算式:HbA1c=GA×0.245+1.73ですが、実際に採血したデータでは、左図の様に、貧血や低蛋白や肝障害、腎障害等があると、換算式の結果と大きく乖離が生じます。つまり、HbA1cの血糖の変動の信頼度が低下します。栄養状態に問題がある場合には、血糖の変動を推し測る指標としては、HbA1cよりもGAの方が適した指標とも言えます。
前述の通り、HbA1cでは血糖値の日内変動の大きさが分からないので、血糖の変動を推し測る指標として用いられるのが1.5-AGです。基準値14mg/ml以上です。血糖コントロール状態が悪化すると1.5-AG値は激減しますが、1.5-AGの基質は糖質なので、糖質制限をしている人でも低めの値になるので、注意が必要です。
■インスリン
非常に個人差が大きいのが、空腹時のインスリン値です。インスリン分泌指数とは、75g経口ブドウ糖負荷試験(OGTT)で、負荷後30分の血中インスリン増加量を血糖値の増加量で除した値で、インスリン初期分泌能の指標となり、糖尿病の初期から障害される傾向があるとされています。この値が0.4未満が糖尿病型とされ、境界型糖尿病でも、この値が0.4未満だと糖尿病に進展しやすいと言われています。が、実際にはその30分後のインスリンが非常に多く出過ぎる場合が、自律神経の変動を作るリスクファクターではないかと考えられています。
何故、ストレスが掛かった時に、甘い物を食べたくなるのか? 或いは鬱傾向の時に、甘い物を食べたくなるのか? 体は、生理的にセロトニンを分泌して対応をしようとするのですが、もしその時に、糖質を食べて血中のグルコース濃度が上がると、インスリン分泌が亢進します。このインスリンの分泌は、血糖を下げる為に分泌されるものなのですが、それだけではなく、血中のアミノ酸が蛋白合成の為に使われるので、結果、血中のアミノ酸の組成の比に変化が生じます。つまり、あまり蛋白合成に使われないトリプトファンの血中の比率が、相対的に上がります。トリプトファンは血液脳関門を通過出来るので、脳内の濃度が上がり、それが脳内セロトニン産生の亢進へと繋がります。これがストレスや鬱の時に、甘い物を食べたくなる理由であり、甘い物を延々と食べ続けてしまう理由でもあります。
- インスリン分泌とビタミンDの密接な関係
インスリンを適切に合成させ、膵臓のβ細胞からインスリンを分泌させる為に、ビタミンDが非常に重要な役割を果たしています。ビタミンDの血中濃度、つまり25(OH)D3は、体内の過不足を知る上で非常に重要な指標であり、血糖のコントロールを適切に行う上で欠かせない検査項目になります。そして、腸管粘膜のタイトジャンクションを維持する為にも、必要な栄養素です。
糖質制限食/ケトジェニックダイエット
 糖質制限食を続けると、体が徐々にエネルギー基質としてケトン体を利用する様に変わって来ます。
糖質制限食を続けると、体が徐々にエネルギー基質としてケトン体を利用する様に変わって来ます。
脳は、エネルギー基質として、グルコースとケトン体の両方を使うハイブリッドな組織です。血糖が下がって来ると、脳はケトン体の利用にスムーズに移行します。しかし、エネルギー源としてグルコース依存度が高い人では、血糖の変動によって脳のパフォーマンスが落ちて来たり、血糖が下がる事で交感神経の関与度が増大するので、様々なトラブルに見舞われやすくなったりします。これ等の惨事を回避する為には、脳がケトン体を上手に利用出来るようになる、つまり、ケトン体を上手に合成するシステムを確立しておく必要があります。ケトン体は、中鎖脂肪酸を材料にして肝臓で生成される経路だけでなく、脂肪酸をしっかりと酸化させて作る経路があります。ですから、脂質の代謝を円滑に行えるようにしておく事が、とても大事になります。
■ケトーシスとケトアシドーシス
生理的なケトーシスとは、糖質を制限した時に起こって来る生理的な反応です。ポイントは、インスリンの作用が保たれていると言う点です。
病的なケトアシドーシスでは、ベースに糖尿病があったり、インスリンの作用が非常に低下している様な時に、急激な糖質の摂取で惹起されます。
脂質代謝の評価
脂質代謝の評価について
血液中の脂質を含んだリポ蛋白を測定して、脂質代謝を評価します。
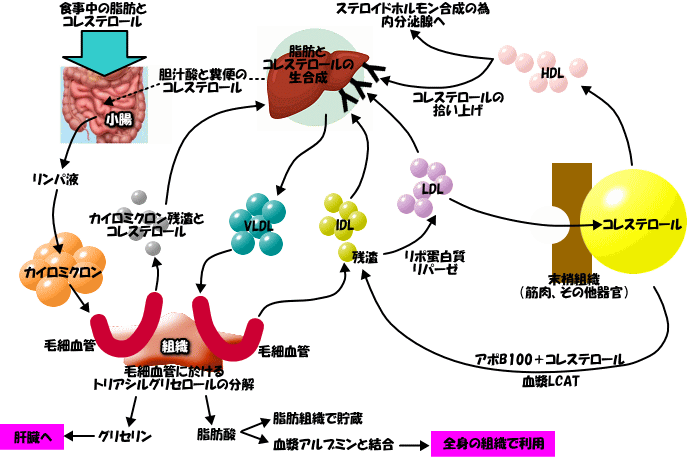
食事中に含まれている脂質やコレステロールは、吸収後、中鎖脂肪酸等の脂肪酸が除かれた状態でリンパ液に移行します。非常に粒子が大きく、低比重の脂質を含んだリポ蛋白に含まれたカイロミクロンとなり、リンパ液から血中に移行します。カイロミクロンは、血流に乗って全身の組織に脂質を分配するのがお仕事なので、任務遂行後は、粒子が小さいカイロミクロンレムナントになります。つまり、お食事に含まれる脂質ってものは、肝臓を通らずに、いきなり末梢の組織に運ばれてしまうんです。換言すれば、私達の体の脂質(飽和脂肪酸)は、”いきなりステーキ”派と言うか…、多くのお毒見役を必要としない位に、と~っても安全な物質だって事なんです。そしてその主な働きはエネルギー供給です。中性脂肪を末梢組織に受け渡したカイロミクロンレムナントは、漸く肝臓に運ばれ、代謝されます。つまり、食べ物に入っていた脂肪は、残骸くらいしか肝臓に届きません。コレステロールや特殊な脂肪酸は、肝臓に運ばれる、まあ例外的な存在ですが、食材由来の脂肪酸ってもんは、中間業者である肝臓を抜かして、そのまま末梢組織に運ばれ、エネルギー基質として利用されるって事なんですね。
血液検査では、総コレステロール、LDLコレステロール、HDLコレステロール、中性脂肪等を脂質の指標として測定します。中性脂肪の値は、食事由来のリポ蛋白であるカイロミクロンと、肝臓で合成された中性脂肪を多く含むリポ蛋白質であるVLDLの合算です。しかし、食後8時間以上経過していると、カイロミクロンは既に末梢組織に脂肪酸等を分配終了→消失しており、般的な早朝/空腹時の検査で測定しているのはVLDLです。空腹時に於ける高TG血症で、リポ蛋白分画でカイロミクロンの残存が確認された場合は、脂質摂取制限が必要です。そして同時に、脂肪酸の末梢組織への受け渡しをサポートする事が非常に重要なアプローチとなります。反対に、カイロミクロンが完全に消失していた、つまりVLDL優位の高TG血症の場合、脂質摂取制限を行っても、高TG血症は改善されません。VLDLは、肝臓でアセチルCoAを材料にして合成された中性脂肪を含んでいる。つまり、アセチルCoAは、糖質由来である事が殆どなので、寧ろ糖質制限をきちんと行う事が優先されます。唯、VLDLの役割も、肝臓で中性脂肪を合成し、末梢の組織に中性脂肪を運ぶ事です。エネルギー供給源を、肝臓でも一生懸命に作っている!って事なんですね。人間生きて行くのには、エネルギーを確保するって、やっぱり、と~っても大事なですね。
中間代謝物のIDLとLDL、善玉さんのHDLコレステロールがあります。HDLは、末梢組織からコレステロールを拾い上げては、肝臓に運ぶと言う謂わば運び屋をしています。それが故に、善人とされています。
VLDL優位の高TG血症の場合、肝臓からは2種類のVLDLが放出されています。メインはVLDL1ですが、VLDL2も分泌されています。VLDL1は末梢の血液に分泌された後、リポ蛋白質リパーゼの働きによりVLDL2に変換されますが、更にLDLに変換され、肝臓で合成され、LDLレセプターを介してコレステロールを受け渡しする事になります。末梢の組織にコレステロールを受け渡しをするのは非常に大切な役割で、この経路を維持する事はとても大事です。
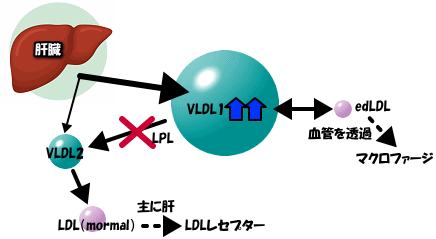
ところが、インスリン抵抗性等でインスリン分泌が低下し、リポ蛋白リパーゼの活性が促進されないと、末梢に放出されたVLDL1が何時までも残る事になります。このVLDL1が、edLDLと言う超悪玉コレステロールに変換する基質となります。つまり、インスリン抵抗性があると、大問題に発展してしまうんです。edLDLは、血管壁を通過して、マクロファージに貪食され、泡沫細胞となり、挙句には動脈硬化へと進展します。ですから空腹時に高TG血症で、且つVLDL1優位の場合は、抗酸化アプローチや糖質制限をしっかり行って、インスリンの働きをきちんと改善してあげる事が大切なのです。
しかし注意をしなければいけない事は、一時的にこの様なアプローチではLDLコレステロールは上がらざる得ないって事なんです。つまり、糖質制限をして、LDLコレステロールとHDLコレステロールの両者が上がって来たら、シメシメ目算通り(⋈◍>◡<◍)。✧♡と喜ぶべきなんです。インスリンの抵抗性が改善され、超悪玉のedLDLの合成が阻止された!と言う間接的な証なのですから。ところがその流れをきちんと患者さんに説明しておかないと、LDLコレステロールは悪玉だ!と妄信している患者さんは、折角の吉報を、糖質制限や栄養療法で悪玉に汚染された!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!と、大パニックを起こしかねません。
脂質の吸収経路
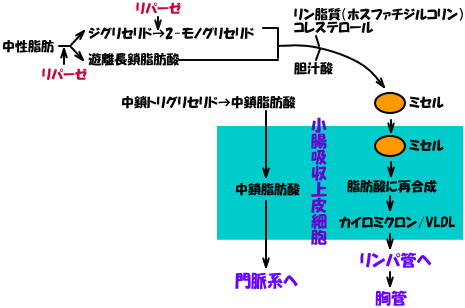 吸収経路には2つあります。1つは中鎖脂肪酸は特殊な吸収経路で、リンパ管を経ない、つまり門脈経由で肝臓に運ばれ、ケトン体の材料になります。もう1つは割に一般的な経路で、カイロミクロンとなって、リンパ管で循環回路に流入します。
吸収経路には2つあります。1つは中鎖脂肪酸は特殊な吸収経路で、リンパ管を経ない、つまり門脈経由で肝臓に運ばれ、ケトン体の材料になります。もう1つは割に一般的な経路で、カイロミクロンとなって、リンパ管で循環回路に流入します。
脂肪酸の代謝
■カルニチン
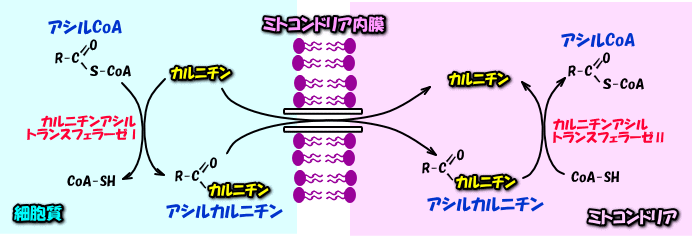 脂肪酸がTCA回路に入る為には、ミトコンドリアの内膜を通過する時に、カルニチンによる輸送経路が必要になります。
脂肪酸がTCA回路に入る為には、ミトコンドリアの内膜を通過する時に、カルニチンによる輸送経路が必要になります。
カルニチンが、私達の体で生合成されている事は昔から知られていましたが、最近になって、カルニチンの分子自体を摂取する事が、脂肪酸の代謝促進にも働く事が知られるようになりました。それ故に、ダイエットサプリとしてカルニチンが持て囃された時期もありましたよね(美容通信2010年3月号)。カルニチンは、リジンやメチオニン等のアミノ酸を材料として生合成されますが、特にメチオニンは羊や馬の肉等の動物性蛋白質等に多く含まれています。カルニチンの合成過程に於いて、律速段階としてビタミンCが補酵素として必要であり、その他にも、鉄、ナイアシン、ビタミンB6が合成に必須です。偶に、ビタミンCの高濃度の点滴(美容通信2016年11月号)をして、お腹周りがすっきりとした気がする!と力説する患者さんがいます。もしかすると、ビタミンCの点滴でカルニチンの生合成が促進され、脂質の代謝が恙なく進み、利用のが亢進して痩せたのかも?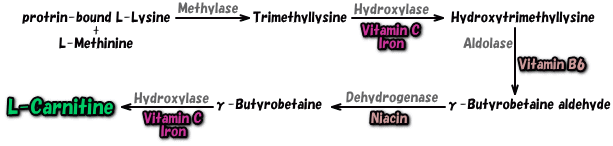
まあ、どちらにしろ、カルニチンはお肉に多く含まれているので、肉を食べないと脂肪が燃やせられない!んですね。
※治療の内容によっては、国内未承認医薬品または医療機器を用いて施術を行います。治療に用いる医薬品および機器は当院医師の判断の元、個人輸入手続きを行ったものです。
関連するHISAKOの美容通信をピックアップしました。
来月号の予告
自分の血液データを、自分でも読めるようになる。
それが、お肌に関わる様々なトラブル解決の為の第一歩。
勿論、アンチエイジングにも効きます。
エネルギー代謝と鉄の評価、そして血液データに紗をかけて惑わすお邪魔虫(炎症)達について解説します。
<血液データから考えるサプリメント外来[後編]>です。